Содержание
Профилактика и лечение хронического панкреатита | Кубышкин В.А.
Возрастающая частота острого и хронического панкреатита выдвигает новые требования к совершенствованию методов их лечения. В исходе острого панкреатита, особенно деструктивных его форм, неизбежно происходят развитие фиброзных изменений в паренхиме железы, стриктур выводных протоков различного калибра и нарушения микроциркуляции. В свою очередь, эти факторы обусловливают неизбежные медленно прогрессирующие дегенеративные изменения в поджелудочной железе с атрофией экзокринных и эндокринных ее клеток, снижением или утратой их функции. Поэтому клиническое купирование симптомов острого панкреатита не должно быть основанием для прекращения лечения, направленного на профилактику осложнений и переход заболевания в хроническую форму.
Самостоятельную проблему представляет лечение развившегося хронического панкреатита (ХП). Помимо частого появления осложнений, требующих чисто хирургического лечения, основными направлениями в терапии ХП являются:
- устранение болевого синдрома
- компенсация экзокринной недостаточности
- компенсация эндокринной недостаточности.

Каждое из этих проявлений хронического панкреатита (или их сочетания) может быть выражено в различной степени.
Экзокринная недостаточность поджелудочной железы – наиболее тяжелое проявление хронического панкреатита. Она приводит к глубоким расстройствам пищеварения вследствие неполного расщепления ингредиентов питания, особенно белков и жиров, и нарушению процессов всасывания (мальабсорбции).
Пищеварительные ферменты поджелудочной железы являются основными факторами гидролитического расщепления продуктов питания до мельчайших всасывающихся метаболитов. При наличии внешнесекреторной недостаточности поджелудочной железы устранить ее проявления способна доза ферментов менее 10% от секретируемой в норме величины. В значительной мере такая недостаточность восполняется за счет протеолитической активности желудочного сока, а также кишечных пептидаз. Основным стимулятором внешней секреции поджелудочной железы является контакт слизистой двенадцатиперстной кишки с пищевой массой и поступление в кровоток секретина и холецистокинина.
P. Layer с соавт. (1994) показали в эксперименте, что такие продукты пищеварения, как свободные жирные кислоты, легче чем такие интактные макромолекулы, как триглицериды, вызывают нейрогормональную стимуляцию выделения ферментов.
Процесс пищеварения и всасывания, с одной стороны, и стимуляции внешнесекреторной функции поджелудочной железы, с другой, неразрывно связан с моторикой желудочно-кишечного тракта и темпами прохождения химуса по пищеварительному каналу. Основные ферментные компоненты секрета поджелудочной железы – амилаза, трипсин, химотрипсин, липаза имеют различную степень расщепляющей активности по мере продвижения химуса в дистальном направлении по кишечнику. При неполном расщеплении ингредиентов пищевого химуса в связи с недостатком ферментов транзит кишечного содержимого ускорен.
Этот феномен имеет глубокое патофизиологическое значение. Процесс пищеварения по мере нарастания ферментной недостаточности фактически смещается все более и более в дистальные отделы желудочно–кишечного тракта и становится по существу также неполноценным.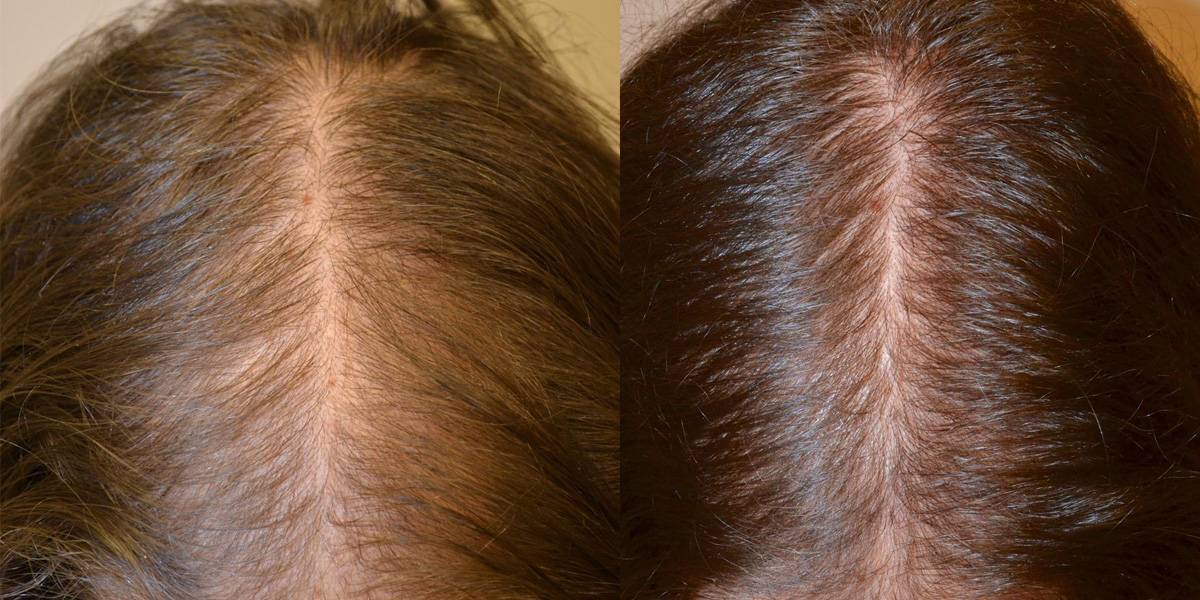 Это приводит к цепи прогрессирующих метаболических расстройств в сфере не только белкового и жирового обменов, но и в процессах всасывания жирорастворимых витаминов – А, D, Е и К. Клинические проявления такого гиповитаминоза (бледность, сухость и сниженный тургор кожных покровов, ломкость ногтей, выпадение волос, подкожные геморрагии) могут опережать симптомы мальабсорбции и очень характерны для больных хроническим панкреатитом.
Это приводит к цепи прогрессирующих метаболических расстройств в сфере не только белкового и жирового обменов, но и в процессах всасывания жирорастворимых витаминов – А, D, Е и К. Клинические проявления такого гиповитаминоза (бледность, сухость и сниженный тургор кожных покровов, ломкость ногтей, выпадение волос, подкожные геморрагии) могут опережать симптомы мальабсорбции и очень характерны для больных хроническим панкреатитом.
Внешнесекреторная недостаточность поджелудочной железы сопровождается не только симптомами нарушенного пищеварения. Едва ли не более важным последствием ее является прямая связь с интенсивностью болевого синдрома. Хорошо известна тесная связь по времени появления болевого синдрома с приемом пищи. При этом часто совершенно не имеет значения даже характер пищи.
Возникновение болевого синдрома здесь обусловлено секреторным напряжением поджелудочной железы, появлением внутрипротоковой гипертензии при образовании в мелких и крупных протоках стриктур или мелких кальцинатов. Понижение уровня такого секреторного напряжения может быть достигнуто заместительной ферментной терапией, которая уменьшает нейрогормональные стимулы.
Понижение уровня такого секреторного напряжения может быть достигнуто заместительной ферментной терапией, которая уменьшает нейрогормональные стимулы.
В клинических проявлениях экзокринной недостаточности поджелудочной железы основное место занимают метеоризм, усиленная перистальтика кишечника, частый жидкий стул. В стуле могут быть следы непереваренной пищи. Как правило, он имеет зловонный запах, вид серой глины и нередко примесь жира. Эта симптоматика носит изнуряющий характер и сравнительно быстро приводит к прогрессирующему снижению массы тела больных, а главное – к глубоким полиорганным функциональным расстройствам.
В соответствии с различными путями развития хронического панкреатита присущие ему симптомы экзокринной недостаточности появляются также в различные сроки от начала заболевания. Наиболее быстрое нарастание клинической симптоматики и агрессивное течение характерно для хронического панкреатита алкогольной этиологии. Но даже здесь это тяжелое проявление хронического панкреатита в полной мере становится клинически отчетливым через 8–10 лет от начала заболевания.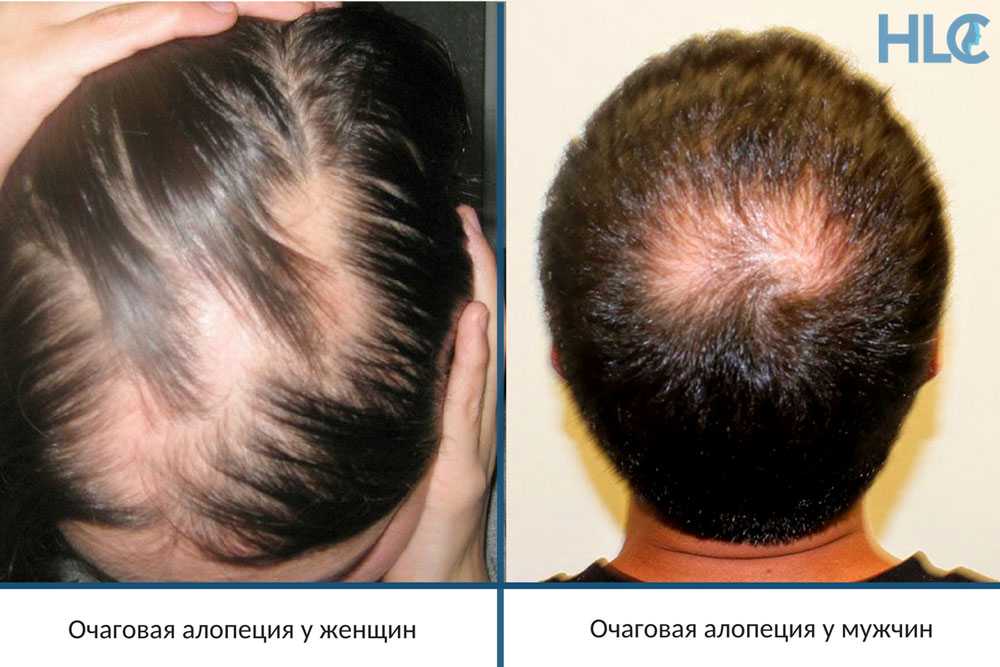 Это связано с высокими компенсаторными возможностями и самой поджелудочной железы, и желудочно–кишечного тракта.
Это связано с высокими компенсаторными возможностями и самой поджелудочной железы, и желудочно–кишечного тракта.
В этой связи возникает закономерный вопрос – нужна ли заместительная ферментная терапия до развития клинических проявлений экзокринной недостаточности? Это касается как больных, перенесших острый панкреатит, так и больных, страдающих симптомами хронического панкреатита.
В настоящее время на такой вопрос имеется лишь один доказательный ответ. Заместительная ферментная терапия – единственный путь профилактики прогрессирования фиброзно–дегенеративных изменений в паренхиме поджелудочной железы, снижения болевого синдрома и расстройств пищеварения. Широко применяемая в практике схема лечения хронического панкреатита, включающая диету, спазмолитики и обезболивающие средства, в этом отношении совершенно не эффективна.
Поэтому само назначение заместительной ферментной терапии, правильный выбор препарата и его дозы имеют огромное значение в успехе консервативной терапии.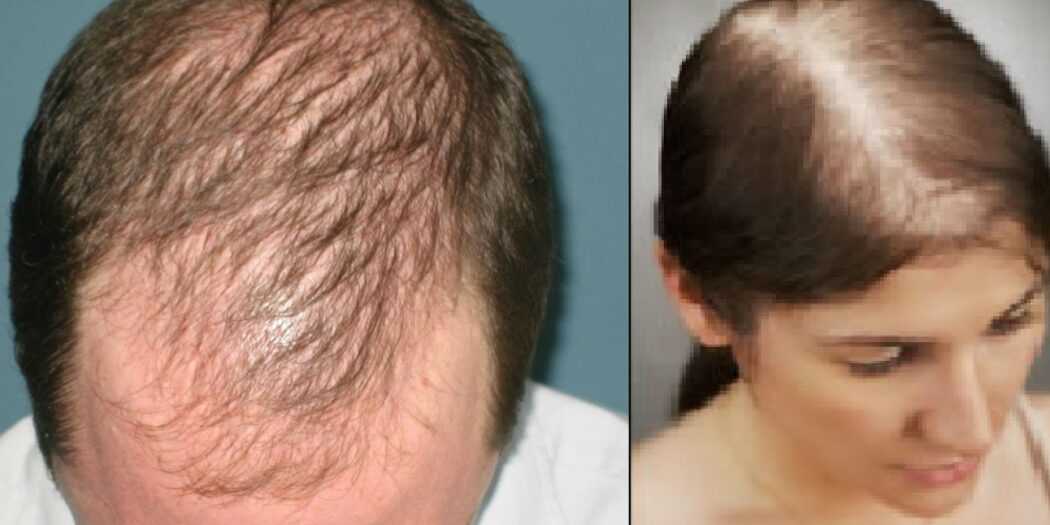
В широком спектре современных энзимных фармпрепаратов оценка их терапевтической ценности проводится по уровню содержания липазы, амилазы и протеаз, а также по лекарственной форме. В этом отношении препаратом выбора в настоящее время является Креон. Препарат имеет оптимальное сочетание в содержании липазы, амилазы и протеаз, а кроме того, это единственный препарат, который имеет форму минимикросфер. Это позволяет достичь максимального контакта с химусом и оптимального энзимного воздействия.
В Институте хирургии им. А.В. Вишневского на протяжении многих десятилетий активно изучаются разные аспекты лечения хронического панкреатита и последствий хирургических вмешательств на поджелудочной железе. В комплексном лечении больных хроническим панкреатитом, преимущественно с осложненным течением, всегда проводилась и заместительная ферментная терапия.
Лишь в последние годы появилась возможность применять Креон – препарат с легко регулируемой дозой и со сравнительно быстрым появлением клинического ответа. Ориентиром для назначения заместительной энзимной терапии мы считаем не только отчетливые клинические проявления расстройств пищеварения и мальабсорбции, но и, прежде всего, длительный анамнез заболевания, болевой синдром и прогрессирующее снижение массы тела.
Ориентиром для назначения заместительной энзимной терапии мы считаем не только отчетливые клинические проявления расстройств пищеварения и мальабсорбции, но и, прежде всего, длительный анамнез заболевания, болевой синдром и прогрессирующее снижение массы тела.
При невыраженных клинических проявлениях экзокринной недостаточности поджелудочной железы Креон назначаем в дозе 10 000 МЕ два раза в сутки, при наличии симптомов расстройств пищеварения у отдельных больных повышаем суточную дозу до 40 000 тысяч МЕ.
Следует отметить, что прием Креона, в отличие от многих подобных препаратов, обеспечивает достаточно быстрый клинический эффект, который выражается в снижении интенсивности болевого синдрома в связи с приемом пищи, появлении возможности расширить диету, исчезновении метеоризма, уменьшении частоты естественного опорожнения кишечника, нормализации консистенции стула.
Отчетливый клинический эффект применения Креона в комплексной терапии хронического панкреатита позволяет нам все более широко использовать его в ходе послеоперационной реабилитации больных, перенесших панкреатодуоденальные резекции, резекции головки поджелудочной железы или операции внутреннего панкреатодигестивного шунтирования.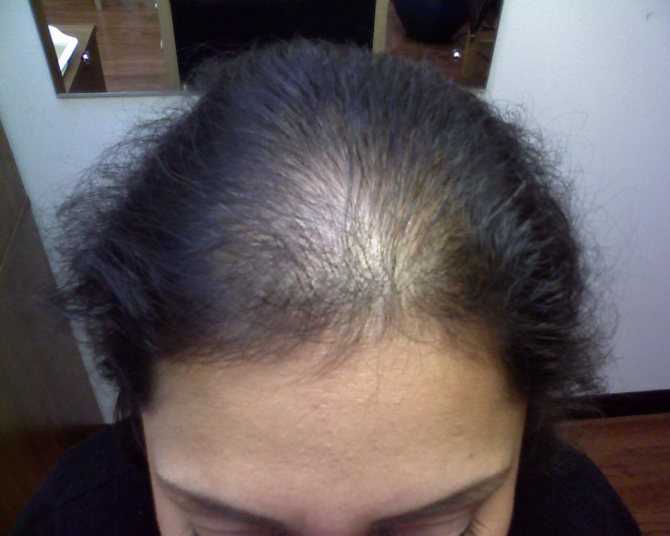
Широко известны последствия субтотальных резекций желудка или гастрэктомий, резекций печени или реконструктивных операций на желчных путях в виде различных расстройств пищеварения. Применение в послеоперационном периоде у этих больных заместительной ферментной терапии Креоном в средних дозах (10–20 000 МЕ в сутки) приводит к быстрой нормализации алиментарного статуса и способствует ускоренной послеоперационной реабилитации больных и повышению качества их жизни.
Таким образом, в настоящее время имеется обширный позитивный клинический опыт использования заместительной ферментной терапии при заболеваниях поджелудочной железы и энтеропатиях различной природы. Среди средств такой терапии лидером с полным основанием можно признать Креон.
1. DiMagno E.P., Go V.L.W., Summerskill W.H.J. Relations between pancreatic enzyme outputs and malabsorption in severe pancreatic insufficiency // New Engl. J. Med. –1973.– №288.–P.813–815.
J. Med. –1973.– №288.–P.813–815.
2. Layer P., Keller J., Lankisch P.C. Pancreatic enzyme replacement therapy // Curr. Gastroenter. Rep.– 2001.–№3.–Р.101–108.
Выпадение волос при панкреатите поджелудочной железы
- Самуэль Маркус
- 25 Сен 2017, 20:05
- 26188
- 0
Содержание
- 1 В чем связь между заболеваниями и выпадением волос
- 2 Выпадение волос и поджелудочная железа
- 3 Как сохранить волосы при заболевании
Красивые, ластящиеся и пышные волосы являются показателем хорошего состояния здоровья женщины. Но, когда волосы становятся тусклыми, ломкими и начинают интенсивно выпадать, то это может послужить поводом для того чтобы задуматься о состоянии и здоровье органов пищеварительной системы. В данной статье подробнее поговорим о том, почему активизируется интенсивное выпадение волос при панкреатите и других заболеваниях ЖКТ, а также рассмотрим основные способы сохранения своей шевелюры при различных болезнях.
В чем связь между заболеваниями и выпадением волос
Выпадение волос и панкреатит, или другое заболевание ЖКТ обладают неразрывной взаимосвязью. Если поражению подвергается желудок, или полость кишечника, то это отражается в первую очередь на состоянии волос и кожных покровах. Объясняется данная связь нарушение процессов доставки к волосяным луковицам и клеткам эпидермиса необходимых питательных компонентов на фоне патологического изменения кровообращения. В общей сложности, волосы активно начинают осыпаться при развитии воспалительных процессов в таких органах, как:
- поджелудочная железа;
- желчный пузырь;
- печень;
- желудок.
Образование нарушений в сфере работоспособности эндокринной системы органов провоцирует активизацию патологического нарушения структуры волос.
По наличию определенных симптомов, опытный врач с точностью сможет даже определить разновидность развивающейся патологии.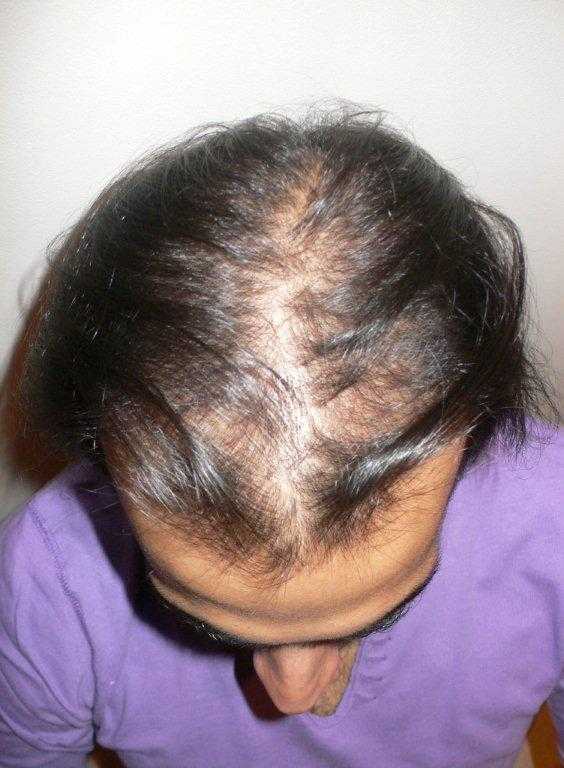 Так, например, если поверхность головы начинает интенсивно покрываться перхотью, то это говорит о развитии болезни ЖКТ, а при появлении чрезмерной ломкости и сухости локонов, можно заниматься исследованием и лечение больных почек.
Так, например, если поверхность головы начинает интенсивно покрываться перхотью, то это говорит о развитии болезни ЖКТ, а при появлении чрезмерной ломкости и сухости локонов, можно заниматься исследованием и лечение больных почек.
Повышенный уровень интенсивности сальных желез указывает на формирование определенного сбоя в функционировании печени. Развитие себореи может указывать на прогрессирование холецистита либо интенсивное прогрессирование воспалительного процесса в полости толстого отдела кишечника. Седина, появившаяся ранее положенного возраста, свидетельствует о патологическом нарушении работоспособности щитовидки.
Выпадение волос и пораженная поджелудочная железа интенсивно развивающимся хроническим панкреатическим заболеванием требует отдельного внимания.
Выпадение волос и поджелудочная железа
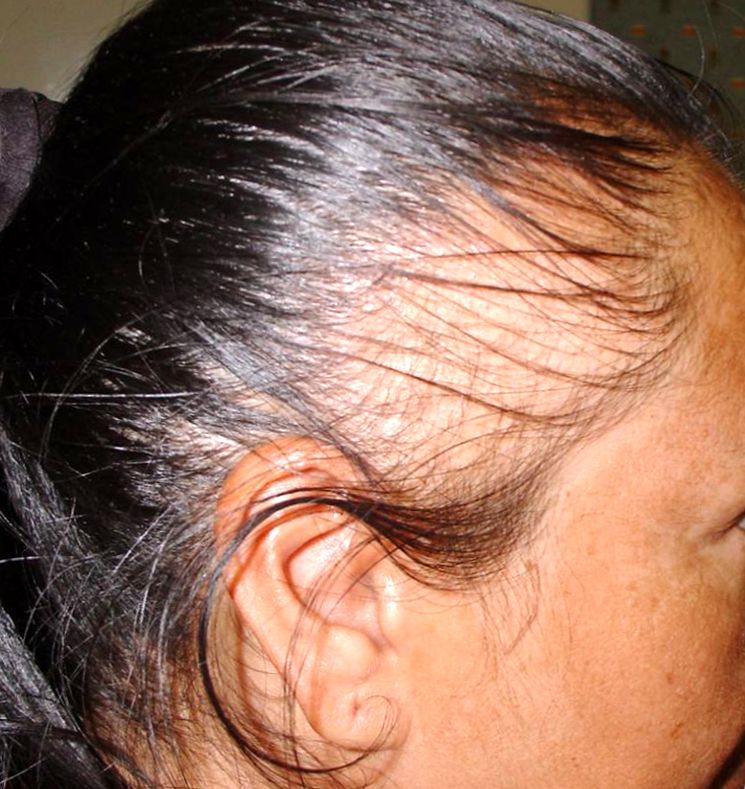
Как и другие патологии в полости пищеварительной системы органов, панкреатическая болезнь способствует выпадению. Это обусловлено тем, что панкреатит ведет к образованию патогенной микрофлоры в кишечнике. А также еще одним его следствием является возникновение такой патологии, как дисбактериоз. При его развитии происходит гибель полезных микроорганизмов в полости кишечника, что ведет к снижению защитного барьера и дальнейшему проникновению токсичных соединений из кишечника в кровоток. Прогрессирование процесса внутренней интоксикации организма способствует патогенному поражению волосяных сосочков. На фоне этого, с волосяным покровом начинают происходить следующие изменения:
А также еще одним его следствием является возникновение такой патологии, как дисбактериоз. При его развитии происходит гибель полезных микроорганизмов в полости кишечника, что ведет к снижению защитного барьера и дальнейшему проникновению токсичных соединений из кишечника в кровоток. Прогрессирование процесса внутренней интоксикации организма способствует патогенному поражению волосяных сосочков. На фоне этого, с волосяным покровом начинают происходить следующие изменения:
- ослабление;
- истончение;
- локоны становятся тусклыми с выраженной ломкостью;
- очень быстро начинают покрывать жирным блеском;
- отмечается ежедневное выпадение более 60 единиц, тогда как нормой считается 45-50.
Отсюда и следует вывод о том, что состояние волос зависит от здоровья всей пищеварительной системы органов.
Как сохранить волосы при заболевании
Для того чтобы избежать облысения и прекратить интенсивное выпадение, рекомендуется следующее:
- полностью исключить из рациона питания всю жирную пищу, а также различные фаст-фуды;
- избавиться от таких привычек, как табакокурение и употребление алкоголя;
- не травматизировать локоны различными химическими завивками, феном и любыми красящими составами;
- шампуни должны состоять по максимуму из натуральных ингредиентов;
- на регулярной основе использовать укрепляющие маски, целебные настои и отвары, а также не забывать про массаж кожи головы, способствующий усилению кровообращения и улучшению питания волосяных луковиц;
- водные процедуры должны проводиться не более 3-х раз в неделю;
- как можно больше дышать свежим воздухом и бывать на природе;
- как можно меньше попадать в стрессовые ситуации.

Стоит отметить, что при развитии воспаления в полости паренхиматозной железы, остановить выпадение волос поможет самшит, произрастающий практически во всех городских парках. Отваром из этого растения необходимо полоскать голову после мытья шампунем. Это обеспечит стабилизацию волосяного покрова.
Не менее эффективным средством считаются куриные яйца. Их применяют для проведения процедуры по мытью головы. При этом куриный белок необходимо использовать только для жирных волос, а наиболее питательную часть куриного яйца в виде желтка необходимо применять для ухода за сухими волосами.
Теги: волосывыпадение волоспанкреатитподжелудочная железасимптомы
Что такое внешнесекреторная недостаточность поджелудочной железы? Симптомы, причины, диагностика, лечение и профилактика
Признаки и симптомы экзокринной недостаточности поджелудочной железы
ЭНПЖ может привести к ряду желудочно-кишечных симптомов, варьирующих от легких до чрезвычайно болезненных.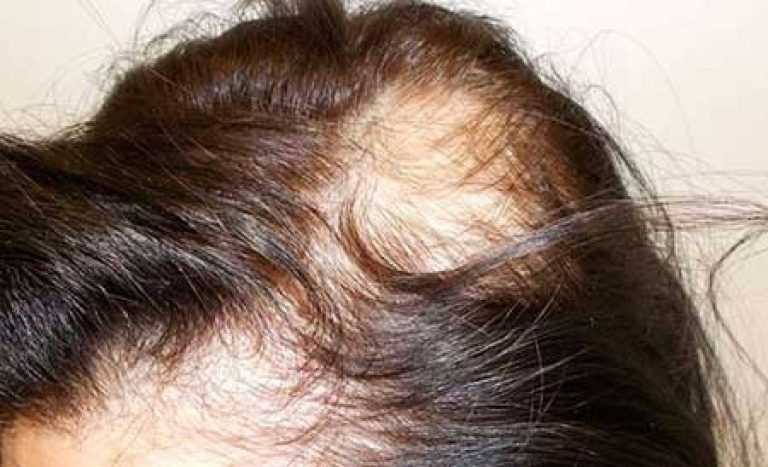
Согласно AGA, симптомы РПИ могут включать:
- Газы
- Вздутие живота
- Диарея
- Боль в животе
- Жирный, маслянистый стул
0
- Зловонный запах0010
- Необъяснимая потеря веса
Поскольку люди, живущие с РПИ, не усваивают жиры и другие важные питательные вещества из пищи, иногда может возникать недоедание. По данным клиники Кливленда, это может привести к непищеварительным симптомам, включая усталость, головокружение, сухость кожи, ломкость ногтей, выпадение волос, депрессию, раздражительность и проблемы с памятью и концентрацией внимания.
Узнайте больше о симптомах РПИ.
Причины и факторы риска внешнесекреторной недостаточности поджелудочной железы
По данным Национальной ассоциации поджелудочной железы, EPI часто является результатом заболеваний и состояний, поражающих поджелудочную железу.
Эти состояния варьируются от генетических состояний, которые передаются по наследству, до состояний, которые развиваются в более позднем возрасте.
Общие факторы риска ЭНПЖ включают:
- Хронический панкреатит
- Муковисцидоз
- Рак поджелудочной железы
Синдром Даймонда (SDS) и операции на желудочно-кишечном тракте, в том числе операции по снижению веса.
Узнайте больше о причинах EPI.
Как диагностируется внешнесекреторная недостаточность поджелудочной железы?
Если ваш врач подозревает, что у вас может быть РПИ, существует ряд доступных диагностических тестов. Согласно AGA, для диагностики этого состояния обычно используются следующие тесты:
- Тест на эластазу кала Это тест кала, который обнаруживает фермент эластазу, который высвобождается во время пищеварения. Как правило, этот фермент содержится в кале, поэтому, если его мало или совсем нет, это может означать, что у вас РПИ.
- Тест на жир в кале Этот тест позволяет определить количество жира в стуле. Поскольку жир не поглощается организмом при ЭПИ, жирный стул может быть признаком заболевания.

- Функциональный тест поджелудочной железы на секретин Этот тест измеряет реакцию поджелудочной железы на секретин. Этот гормон отвечает за выброс пищеварительных ферментов из поджелудочной железы в двенадцатиперстную кишку, первую часть тонкой кишки. Во время теста секретин вводят в организм внутривенно или внутривенно. Медицинский работник собирает жидкости двенадцатиперстной кишки во время эндоскопического ультразвукового исследования для анализа на ферменты.
По данным клиники Кливленда, другие тесты могут включать компьютерную томографию (КТ), УЗИ брюшной полости или другие визуализирующие тесты, которые позволят медицинскому работнику обнаружить проблемы с поджелудочной железой, которые могут привести к ЭНПЖ.
Варианты лечения и медикаментозного лечения экзокринной недостаточности поджелудочной железы
Основным методом лечения ЭНПЖ является заместительная терапия ферментами поджелудочной железы, также называемая PERT.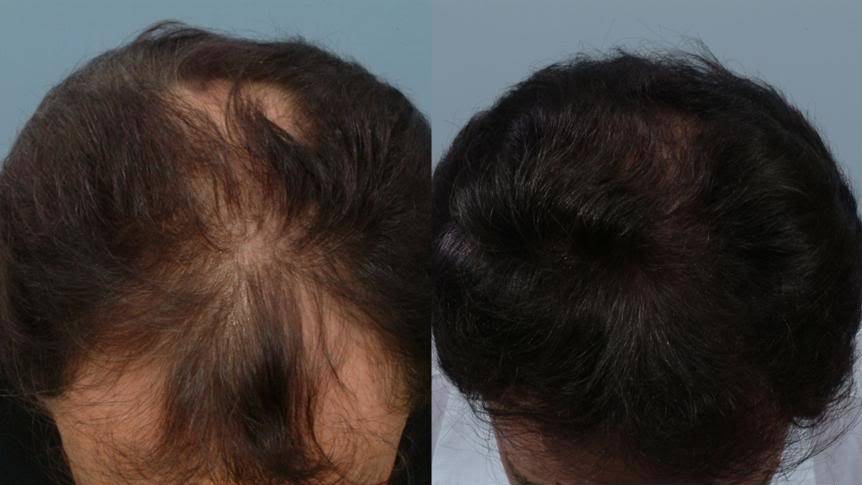 По данным Национального фонда поджелудочной железы, это лекарство, отпускаемое по рецепту, заменяет липазу, протеазу и амилазу пищеварительных ферментов, которые поджелудочная железа больше не производит у людей с ЭНПЖ.
По данным Национального фонда поджелудочной железы, это лекарство, отпускаемое по рецепту, заменяет липазу, протеазу и амилазу пищеварительных ферментов, которые поджелудочная железа больше не производит у людей с ЭНПЖ.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило шесть препаратов PERT, в том числе:
- Creon, который стал первым препаратом PERT, получившим одобрение в 2009 г.
Согласно AGA, PERT следует принимать во время еды и в начале каждого приема пищи.
AGA рекомендует людям с РПИ соблюдать здоровую диету, богатую фруктами, овощами, цельными зернами и полезными белками. Также важно не избегать продуктов с жирами, так как они необходимы для поддержания здорового веса. Тем не менее, лучше придерживаться здоровых жиров, таких как лосось, авокадо и орехи, а не нездоровые транс-жиры или насыщенные жиры, содержащиеся в красном мясе, молочных продуктах и жареной пище.
Ваш врач может также назначить витаминные и минеральные добавки. По данным Национального фонда поджелудочной железы, они могут включать витамины A, D, E и K.
Узнайте больше о лечении EPI.
Осложнения внешнесекреторной недостаточности поджелудочной железы
Поскольку люди с ЭНПЖ не могут усваивать важные питательные вещества из пищи, самым большим осложнением этого состояния является недоедание. По данным Johns Hopkins Medicine, симптомы недоедания включают:
- Pale, dry skin
- Changes in skin color
- Bruising easily
- Rashes
- Sensitivity to light
- Bleeding gums
- Achy joints
- Thinning hair or hair that falls out easily
- Swollen or cracked tongue
EPI также может привести к дефициту ряда витаминов. По данным клиники Кливленда, дефицит витамина D может привести к мягкости и слабости костей, что может вызвать боль и слабость.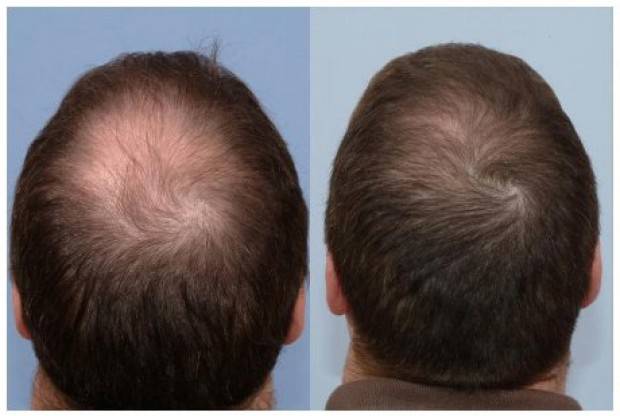 Слишком мало витамина D также может привести к состоянию, называемому остеопорозом или потерей плотности костей.
Слишком мало витамина D также может привести к состоянию, называемому остеопорозом или потерей плотности костей.
Дефицит витамина А также часто встречается у людей с РПИ. По данным Американской академии офтальмологии, дефицит витамина А может привести к проблемам со зрением, таким как куриная слепота или трудности со зрением в темноте.
Сопутствующие состояния и причины экзокринной недостаточности поджелудочной железы
ЭНПЖ возникает при состояниях, поражающих поджелудочную железу. К двум наиболее распространенным причинам ЭНПЖ относятся:
Хронический панкреатит Это состояние характеризуется хроническим воспалением поджелудочной железы, которое не лечится и не улучшается с течением времени. Воспаление может негативно повлиять на способность поджелудочной железы вырабатывать пищеварительные ферменты, что приводит к ЭНПЖ. По данным клиники Майо, факторы риска панкреатита включают злоупотребление алкоголем, операции на органах брюшной полости, камни в желчном пузыре, инфекцию, ожирение, высокий уровень кальция или триглицеридов в крови, прием некоторых лекарств, кистозный фиброз и рак поджелудочной железы.
Национальный фонд поджелудочной железы сообщает, что около 50 из каждых 100 000 человек страдают хроническим панкреатитом.
Кистозный фиброз По данным Фонда кистозного фиброза, это хроническое прогрессирующее генетическое заболевание, которое вызывает серьезное повреждение легких и со временем влияет на способность дышать.
У людей, страдающих муковисцидозом, в легких и других органах, включая поджелудочную железу, скапливается липкая густая слизь. Это мешает им работать должным образом. По данным клиники Майо, липкая слизь может блокировать попадание пищеварительных ферментов, вырабатываемых в поджелудочной железе, в тонкую кишку, что приводит к ЭНПЖ.
Лучшие советы врачей по лечению экзокринной недостаточности поджелудочной железы
Сохранение психического и физического здоровья является ключом к хорошей жизни с экзокринной недостаточностью поджелудочной железы.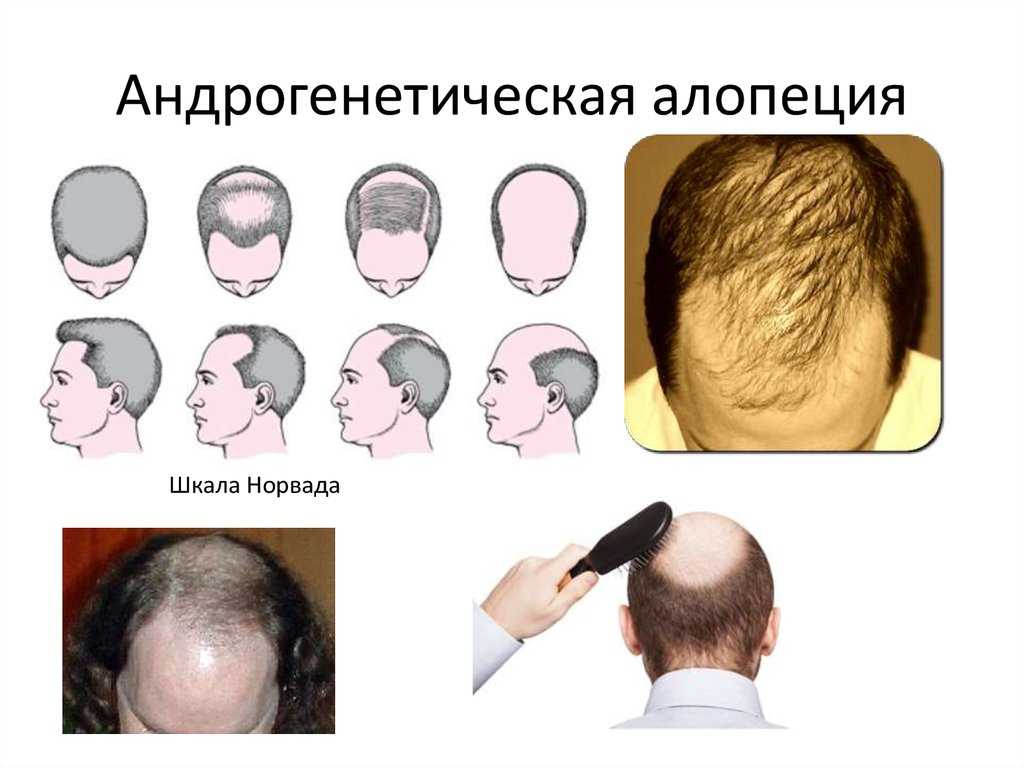 Получите проверенные советы от гастроэнтерологов…
Получите проверенные советы от гастроэнтерологов…
Эрика Патино
Что нужно знать о заместительной терапии ферментами поджелудочной железы
Этот препарат, также известный как PERT, является основным методом лечения. при внешнесекреторной недостаточности поджелудочной железы. Вот что нужно знать, чтобы PERT работал для вас лучше всего.
Beth W. Orenstein
Ведение экзокринной недостаточности поджелудочной железы в пожилом возрасте
EPI может меняться с возрастом, а это означает, что вам может потребоваться пройти обследование на наличие определенных заболеваний и скорректировать диету и лекарства по мере того, как вы становитесь старше.
Автор Tami Swartz
Ежедневный план питания при экзокринной недостаточности поджелудочной железы
ваше состояние.
Крис Илиадес, MD
Экзокринная недостаточность поджелудочной железы (ЭНПЖ) | Loma Linda University Health
ЧТО ТАКОЕ ЭКЗОКРИННАЯ ПОДЖЕЛУДОЧНАЯ НЕДОСТАТОЧНОСТЬ (ЭНПЖ)?
Экзокринная недостаточность поджелудочной железы — это состояние, при котором поджелудочная железа не вырабатывает ферменты, необходимые для переваривания пищи.
В Университете здоровья Лома Линда мы лечим больше заболеваний поджелудочной железы, чем в любом другом центре в регионе. У нас есть возможность диагностировать и лечить внешнесекреторную недостаточность поджелудочной железы в дополнение к другим заболеваниям поджелудочной железы и желчевыводящих путей.
КАКОВЫ СИМПТОМЫ ЭКЗОКРИННОЙ ПОДЖЕЛУДОЧНОЙ НЕДОСТАТОЧНОСТИ (ВНПЖ)?
Симптомы внешнесекреторной недостаточности поджелудочной железы (ЭНПЖ) аналогичны многим другим заболеваниям поджелудочной железы. К этим симптомам относятся:
К этим симптомам относятся:
- Жирная диарея
- Стеаторея (см. ниже)
- Вздутие живота
- Газ
- Усталость
- Судороги
- Боль в центре желудка, отдающая в спину
- Потеря мышечной массы
- Мышечные судороги
- Боль в костях
- Признаки дефицита витаминов (ломкие ногти, выпадение волос и проблемы с кожей)
Диарея у людей с ЭНПЖ называется стеатореей. Стеаторея отличается от стандартной диареи. Стеаторея вызывает стул, который:
- Водянистый
- Бледный или серый
- Громоздкий
- Пенистый
- Жирный
- Крайне неприятный запах
Поскольку эти испражнения содержат маслянистые капли и состоят из большого количества непереваренного жира, они часто прилипают к унитазу или всплывают на поверхность воды, что затрудняет их смывание.
ЧТО ВЫЗЫВАЕТ ЭКЗОКРИННУЮ ПАНКРЕАТИЧЕСКУЮ НЕДОСТАТОЧНОСТЬ (ЭНПЖ)?
Медицинские состояния и заболевания, которые могут вызывать РПИ:
- Хронический панкреатит
- Муковисцидоз
- Резекция желудка, поджелудочной железы или тонкой кишки во время операции в анамнезе
- Непроходимость протока поджелудочной железы
- Синдром Швахмана-Даймонда
Поскольку симптомы ЭНПЖ аналогичны симптомам других заболеваний желудка и кишечника, это состояние, как правило, не диагностируется.
КАК ДИАГНОСТИРУЕТСЯ ЭКЗОКРИННАЯ НЕДОСТАТОЧНОСТЬ ПОДЖЕЛУДОЧНОЙ ЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ (ВНПЖ)?
Поскольку у пациента может не наблюдаться стеаторея до тех пор, пока поджелудочная железа не потеряет 90 процентов продукции ферментов, диагностировать ЭНПЖ может быть сложно. Врачи могут исключить другие, более распространенные состояния, прежде чем ставить диагноз EPI.
Однако его можно диагностировать на основании перечисленных выше симптомов. Анализы для подтверждения диагноза включают:
- Образцы кала для лабораторного анализа
- Анализы крови для выявления жировых отложений и дефицита витаминов
Врач также может запросить компьютерную томографию для изучения основных причин ЭНПЖ.
КАК ЛЕЧИТСЯ ЭКЗОКРИННАЯ ПОДЖЕЛУДОЧНАЯ НЕДОСТАТОЧНОСТЬ (ВНПЖ)?
Внешнесекреторная недостаточность поджелудочной железы обычно лечится сочетанием изменений образа жизни и заместительной терапии ферментами поджелудочной железы (PERT).
Изменение образа жизни
- Не употребляйте алкоголь.
 Алкоголь может еще больше затруднить усвоение жира организмом и со временем повредить поджелудочную железу.
Алкоголь может еще больше затруднить усвоение жира организмом и со временем повредить поджелудочную железу. - Соблюдайте сбалансированную диету. Ешьте только полезные жиры и ешьте чаще и небольшими порциями, чтобы помочь пищеварению.
- Принимайте витаминные добавки. Однако делайте это только по рекомендации врача (жирорастворимые витамины A, D, E и K).
Заместительная терапия ферментами поджелудочной железы (PERT)
Заместительная терапия ферментами поджелудочной железы — это лекарство, предназначенное для выполнения функций поджелудочной железы путем замены пищеварительных ферментов, которые поджелудочная железа больше не вырабатывает. При приеме с пищей PERT помогают расщеплять питательные вещества в пище.
Прописанное количество варьируется от пациента к пациенту; дозировка зависит от массы тела и содержания жира в рационе пациента. Препараты PERT доступны только по рецепту.
Эти процедуры могут помочь людям с ЭНПЖ нормально питаться и переваривать пищу, позволяя им усваивать питательные вещества и наслаждаться более высоким качеством жизни.
КАКОВЫ ОСЛОЖНЕНИЯ ЭКЗОКРИННОЙ ПОДЖЕЛУДОЧНОЙ НЕДОСТАТОЧНОСТИ (ВНПЖ)?
При отсутствии лечения внешнесекреторная недостаточность поджелудочной железы может привести к истощению, усталости и слабости. Это связано с плохим усвоением витаминов и питательных веществ. В конечном итоге это может привести к истончению костей (остеопорозу) или анемии (дефициту эритроцитов).
КТО ПОДВЕРГАЕТСЯ РИСКУ ЭКЗОКРИННОЙ ПОДЖЕЛУДОЧНОЙ НЕДОСТАТОЧНОСТИ (ЭНПЖ)?
Наиболее подвержены риску развития экзокринной недостаточности поджелудочной железы (ETI) люди с поврежденной поджелудочной железой или состоянием здоровья, при котором поджелудочная железа не может работать должным образом. Другие группы риска включают людей с:
- Целиакией
- Язвы желудка
- Муковисцидоз
- Синдром Швахмана-Даймонда
- Хронический панкреатит
- Рак поджелудочной железы
Те, у кого в прошлом были операции на желудке, поджелудочной железе или желчном пузыре, также могут подвергаться риску.


 Алкоголь может еще больше затруднить усвоение жира организмом и со временем повредить поджелудочную железу.
Алкоголь может еще больше затруднить усвоение жира организмом и со временем повредить поджелудочную железу.